information
- 2024年8月21日求人情報【職員募集】看護助手を募集しております
- 2024年8月21日求人情報【職員募集】薬剤師を募集しております
- 2024年5月24日求人情報【職員募集】非常勤看護師(正看護師・准看護師)を募集しております
- 2022年12月26日加茂クリニック令和5年2月28日(火)CKD外来休診のお知らせ
- 2022年12月16日加茂クリニックリウマチ外来 金曜日休診のお知らせ
※当サイトに掲載されているテキスト・画像等の無断複写・転載等を禁じます。
関節リウマチ・膠原病専門の外来です

2017年11月から、リウマチ・膠原病外来を開設しました。
。関節リウマチは昔は有効な治療法がなく、関節の変形により寝たきりとなってしまうことが多くみられましたが、1999年に国際的な標準治療薬であるメトトレキサート(商品名:リウマトレックス、メトレート)が保険適用となり、2011年には十分な投与量まで増量することが認められるようになりました。2003年以降には、生物学的製剤が登場し、現在まで8剤使用することが可能となり、メトトレキサートの効果が不十分な患者さん、または使用が困難な患者さんに対してもとても高い有効性があり、関節リウマチは治癒すら見込める時代になってきています。また、長引く腰痛がありながら見過ごされていた脊椎関節炎という疾患も、関節リウマチと同様に生物学的製剤の登場によって、長年持続した痛みが改善することが可能となっています。
私たちは、透析・腎臓の専門医だけでなく、リウマチ*・内科の専門医でもあります
膠原病は一般の人には馴染みの少ない病気で、難病に指定される疾患も多いですが、全身性エリテマトーデス、シェーグレン症候群、強皮症、多発性筋炎・皮膚筋炎、混合性結合組織病、血管炎など多くの疾患があります。難病と言われるだけあって、確立された治療法がない疾患もあり、治癒は難しいことも多いのですが、ステロイド、免疫抑制剤をうまく併用することで病気を抑えることが見込めます。
私たちは、透析・腎臓の専門医だけでなく、リウマチ*・内科の専門医でもあります。愛知医科大学病院などで多くの経験をしてきました。しかし、専門医が少ないこともあり、まだ関節リウマチや膠原病と気づかれずに見過ごされて苦しんでいる方や、大きい病院への受診をためらっている方、また、もう治療されて病状が落ち着いているので近い病院へ移りたい方など、大病院とのかけ橋の役割も重要と考えています。
精査入院や合併症入院が必要な場合は、愛知医科大学病院を中心に近隣病院と連携をとって診療を行います。
気になる症状がある方は、気軽に相談しに来院してください。
※リウマチ専門医:日本には、膠原病専門医という資格はなく、「リウマチ専門医」がリウマチ・膠原病専門医を意味します。
精査入院や合併症入院が必要な場合は、愛知医科大学病院を中心に近隣病院と連携をとって診療を行います。
気になる症状がある方は、気軽に相談しに来院ください。
診療日
| リウマチ・膠原病外来 | 月 | 火 | 水 | 木 | 金 | 土 | 日 |
|---|---|---|---|---|---|---|---|
| 9:30~12:00 | ● | (●) | *ー | ● | 休診 | *ー | 休 |
| 担当医 | 野畑 | 鈴木 | 野畑 | 越野 |
*当面は、月曜日・木曜日・金曜日をメインの初診外来とさせていただきます。
*水・土曜日は初診受付は行っていません。通院中の患者さんが体調を崩されたときの対応のみとなります。
*金曜日は現在休診中です。
関節リウマチ・膠原病専門外来で診療している疾患について
- 関節リウマチ
- 痛風関節炎、偽痛風
- 脊椎関節炎(強直性脊椎炎、乾癬性関節炎、反応性関節炎)
- 再発性多発軟骨炎
- 骨粗鬆症
- 全身性エリテマトーデス
- 全身性強皮症
- シェーグレン症候群
- 皮膚筋炎・多発性筋炎
- 混合性結合組織病
- 全身性血管炎(結節性多発動脈炎(PN)、側頭動脈炎など)
- 高安動脈炎
- ANCA関連血管炎(顕微鏡的多発血管炎(MPA)、多発血管炎性肉芽腫症(GPA)、好酸球性多発血管炎性肉芽腫症(EGPA))
- リウマチ性多発筋痛症、RS3PE症候群
- ベーチェット病
- 成人Still病
- IgG4関連疾患
など。
重症病態の時や、入院が必要な初期治療の時は、大学病院などの中核病院にて行い、安定、維持期の投薬調整を行います。
病気の説明
関節リウマチについて
膠原病について
関節リウマチについて
①関節リウマチとはどんな病気?
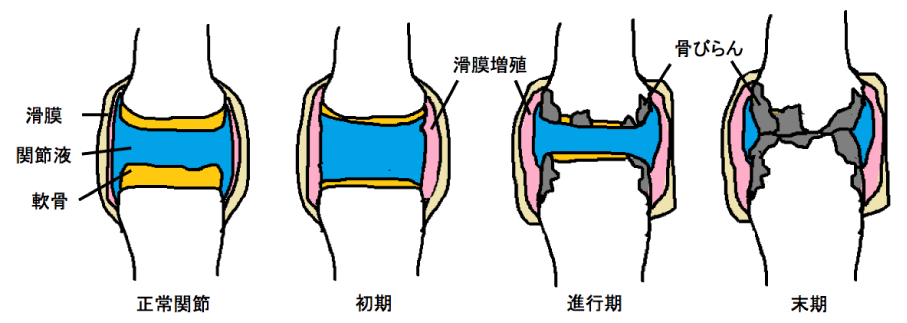
関節の内側にある滑膜に腫れや痛み、こわばりなどの炎症(滑膜炎)を起こし、関節破壊、関節の変形をきたす病気です。
原因は、まだ完全には分かっていませんが、免疫に異常が生じて起こる自己免疫疾患の一つと考えられています。
女性に多く、男性の約5倍です。
発症年齢は30~50歳代に多いですが、全年齢層で発症します。
関節リウマチは、もちろん関節痛が主症状ですが、関節の腫脹、発赤、熱感、朝のこわばりも重要な症状、発熱(微熱)が出ることもあります。
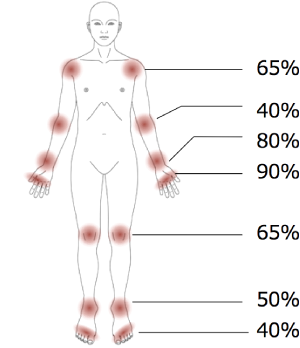
1つの関節から始まることもありますが、両側の関節が痛むのが特徴です。
急に発症することもあります。
痛みの出やすい関節は、指・手首・肘・肩・膝・足首・足の指ですが、指の一番先端の関節や腰が炎症を起こすことはまれなのが特徴です。
②どのような検査をする?
| (1)関節エコー | 超音波で、滑膜の炎症を評価します。 |
|---|---|
| (2)関節X 線検査 | 関節の状態(変形、びらん、脱臼など)をみます。 発症早期では異常はありませんが、進行すると骨破壊像が出現します。 |
| (3)血液・尿検査 | 全身状態の把握、リウマチの活動性の評価、薬剤の副作用の確認のために必要です。 |
| (4)胸部レントゲン | リウマチの合併症の間質性肺炎、胸水の有無などを検査し、薬剤が安全に投与できるか確認します。 |
| 以下のような検査が必要になる場合は、大学病院や中核病院で検査を依頼します。 | |
| (5)肺機能検査 | 呼吸機能が心配なときに検査します。 |
| (6)CT | 肺やお腹の中の臓器などに異常がないか、悪性腫瘍などないかを検査します。 特に、関節リウマチに合併する間質性肺炎の有無を精査します。 |
| (7)関節MRI(造影) | 滑膜炎、骨浮腫、骨侵食像を検査します。 ガドリウムという造影剤を使用することで鮮明に撮影できます。 |
| (8)骨密度検査 | 骨粗鬆症の評価を行います。 |
③関節リウマチの治療法は?
関節リウマチの薬物治療は飛躍的に進歩し続けています。
昔は鎮痛剤やステロイドを多く使用し、副作用が多く出ながらも、関節が変形してしまいましたが、メトトレキサートという世界的な標準薬が十分な量が使用できるようになったこと、2003年以降、生物学的製剤という注射や点滴の薬剤が登場してから治療法は一変し、早期に治療開始すれば治癒さえ望める時代になっています。
薬物療法には、大きく5種類あります。
(1)非ステロイド系抗炎症剤(NSAIDs)
いわゆる鎮痛剤で、エヌセイズと呼ばれる種類です。
リウマチを治す作用や骨破壊を抑制する効果はなく、痛みを緩和するために使用します。
ロキソニン®、ボルタレン®、ハイペン®、セレコックス®などがよく使用されます。
胃潰瘍や腎障害の副作用があり、長期連用は避けるようにしたいです。
(2)疾患修飾性抗リウマチ薬(csDMARDs)
抗リウマチ薬であり、関節炎(滑膜炎)を抑える効果があります。
特に、メトトレキサート(リウマトレックス®、メトレート®)は、世界的にも第一選択薬で標準薬とされ、いち早く投与を開始して、十分な量まで増量することが重要です。しかし、腎障害や肺障害などがあると使用が困難です。MTXの大事なことは,毎日内服するのではなく、1週間のうち、1日または2日だけ内服する薬剤ですので、間違えて毎日内服しないようにしましょう。副作用には、血球減少、肝機能障害、口内炎、嘔気などがあります。
その他に、アザルフィジン®、リマチル®、ケアラム®、コルベット®、アラバ®といった薬剤もあります。
(3)副腎皮質ホルモン剤(ステロイド)
ステロイドは関節リウマチ以外の膠原病や、ほかの病気でも幅広く使用されます。
関節リウマチにおいては、病気の勢いが強い、関節痛が非常に強い時などに使用することがよくあります。しかし、量が多いほど、内服期間が長いほど副作用の心配が出てきますので、なるべく短期間で少量にするようにしますが、どうしても必要になる状況もあります。また、最近の海外のガイドラインではむしろ治療開始時には併用を推奨するとされています。
(4)生物学的製剤(バイオ製剤)
内服治療で関節炎がコントロールできない時や、関節破壊の進行を抑える目的で使用されます。
生物学的製剤とは、滑膜炎を引き起こす物質(サイトカイン)であるIL-6やTNFαという物質を選択的に阻害する薬剤で、抗体製剤とも呼ばれます。2017年までに、TNF阻害剤(レミケード®、インフリキシマブBS®、エンブレル®、ヒュミラ®、シンポニー®、シムジア®)とIL-6阻害剤(アクテムラ®、ケブザラ®)、T細胞活性化抑制剤(オレンシア®)が使用できます。一部の製剤ではバイオシミラーという価格が少し抑えられた製剤もあります。それぞれの製剤は点滴または皮下注射ですが、投与間隔が異なり、自己注射が可能な薬剤もあります。コストや利便性、合併症の状態によって最適な薬剤を選択します。
(5)JAK阻害薬
JAKとはjanus kinase (ヤヌスキナーゼ) というシグナル伝達に関わる酵素の事で、関節滑膜の炎症を引き起こすサイトカインという物質が炎症細胞を活性化するのに必要な酵素です。これを阻害して炎症を抑えるのがJAK阻害薬です。JAK阻害薬は注射ではなく、毎日内服する経口薬ですので、注射に抵抗のある方などに適しています。2021年末までに、トファシチニブ(ゼルヤンツ®)、バリシチニブ(オルミエント®)、ペフィシチニブ(スマイラフ®)、ウパダシチニブ(リンヴォック®)、フィルゴチニブ(ジセレカ®)が発売されています。
膠原病について
①膠原病とはどんな病気?
膠原病とは、免疫の異常によって自分の免疫機構が自分の臓器を障害を来してしまう病気です。
かつて何世紀もの間、病気は特定の臓器が障害されて起こるとする「臓器病理学」の考えが支配的であり、病気の診断は臓器の病変に基づいて行われてきました。(例えば心臓病、腎臓病、肝臓病のように臓器ごとの病気と考えられていた)病理学者Paul Klemperer(1887-1964)は、全身性エリテマトーデスのように多数の臓器が同時に障害され、どの臓器が病変の中心であるのかを特定する事が出来ない病気があることに気づきました。綿密な病理組織学的検索によって、特定の臓器ではなく、全身の「結合組織」が病変の主座であり、このような疾患群を1942年に「膠原病」(Collagen Disease)と命名しました。
なぜ自己免疫の異常を来すのかは、はっきりと分かっていないことが多いですが、遺伝的素因、環境因子、感染などが関与していると考えられています。
膠原病は一つの病気ではなく、多くの疾患に分類されます。(「対象疾患」のページを参照)
②こんな症状があれば受診してください。
膠原病は病気ごとに特徴的な症状が出現する一方で、発熱、倦怠感、皮疹、関節痛、筋痛、しびれなど、膠原病以外でもよく遭遇する症状が発症の初発症状であることが多いです。 代表的な疾患は、診断基準があり、その症状を一部を簡単に説明します。
全身性エリテマトーデス
- 顔が赤くなる(特に両頬)
- 丸い形のボコボコとした皮疹がたくさんできる
- 少し日光にあたっただけで真っ赤になる(光線過敏症)
- 口内炎ができやすい
- 関節痛
- 発熱や胸の痛みが出る
- 尿検査で蛋白尿や血尿が出る
- 筋肉痛やしびれ、頭痛、痙攣
- 血液検査で貧血・白血球減少・血小板減少を指摘された
皮膚筋炎・多発性筋炎
- 両方のまぶたが赤くなる
- 指の関節の手背側や膝・肘関節にカサカサの皮疹がでる
- 筋力低下 立ち上がりにくい、腕が挙げにくい、服が脱ぎにくい
- 運動してないのに、筋肉が痛い
- 血液検査で、CK(クレアチンキナーゼ)が高い
- 関節痛
ANCA関連血管炎
- 原因不明の発熱、倦怠感、食思不振が続く
- 両下肢に紫斑が出る
- 足がしびれたり、力が入らない
- 血液・尿検査で腎臓が悪いと言われた
- 中耳炎が治りにくい
- 喘息がある
ベーチェット病
- 口内炎ができやすい
- 目が充血したり、ぼやける
- 両下腿に痛みを伴って赤く腫れる皮疹ができる
- 陰部に潰瘍ができる
- 副睾丸炎(精巣上体炎)になった
- 血液検査で針を刺した部位がその後とても赤く腫れる
③どのような検査をする?
まずは、血液、尿検査、胸部X線写真です。CT、MRI、エコー、病態によっては、皮膚生検、腎生検が必要になります。
④治療法は?
もちろん疾患ごとに治療法が異なります。ステロイド、免疫抑制剤を使用することが基本ですが、対症療法で対処すべき症状もあります。 初発時、重症時の治療は、寛解導入療法といって、寛解(薬を使って病気が治っている状態)に持ち込む治療は、専門医がいる大きな病院での入院治療が必要です。その後の維持療法の時期は、定期的に血液・尿検査を行い、薬剤を微調整する時期です。その状態であれば、クリニックで治療が可能です。
スタッフ紹介

野畑 宏信
2004年 名古屋市立大学 卒業
- < 資 格 >
- 日本内科学会 総合内科専門医
- 日本腎臓学会 腎臓専門医
- 日本リウマチ学会 リウマチ専門医
- 日本臨床腎移植学会 腎移植専門医
- 日本アフェレシス学会 血漿交換療法専門医
- < 所属学会 >
- 日本内科学会
- 日本腎臓学会
- 日本リウマチ学会
- 日本透析医学会
- 日本臨床腎移植学会
- 日本アフェレシス学会
- 日本骨粗鬆症学会

鈴木 信吉
2006年 愛知医科大学 卒業
- < 資 格 >
- 日本内科学会 総合内科専門医
- 日本腎臓学会 腎臓専門医
- 日本リウマチ学会 リウマチ専門医
- 日本透析医学会 透析専門医
- < 所属学会 >
- 日本内科学会
- 日本腎臓学会
- 日本リウマチ学会
- 日本透析医学会
- 日本臨床腎移植学会
- 日本アフェレシス学会
- 急性血液浄化学会
- 日本糖尿病学会
越野 昌子
2013年 愛知医科大学 卒業
- < 資 格 >
- 日本内科学会 内科認定医
- 日本腎臓学会 腎臓専門医
- 日本リウマチ学会 リウマチ専門医
- < 所属学会 >
- 日本内科学会
- 日本腎臓学会
- 日本リウマチ学会
- 日本透析医学会
- 日本アフェレシス学会
※当サイトに掲載されているテキスト・画像等の無断複写・転載等を禁じます。












