※当サイトに掲載されているテキスト・画像等の無断複写・転載等を禁じます。
開業医の先生方で患者さんの事でご相談のある場合
どのような患者さんを紹介すべきか悩まれる事もあるかと思います。
腎臓機能低下は薬物動態にも影響があり処方量の調整なども必要になる事があります。
CKDフォローは腎臓学会やガイドラインで提示されていますように、かかりつけ医との併診が必要と考えています。
低いステージの患者さんはかかりつけ医の先生による診察の比重が多くなり、高いステージの患者さんは腎臓専門医の診察の比重が多くなります。
アンケート調査結果より
- どこに紹介していいのかわからない
- どのような患者を紹介すべきかわからない
- 紹介しても患者が行かない
- 腎臓専門医を知らない
- 紹介先から自院に戻らない
- 腎臓専門医での対応が不適切
- 自分で診れるから紹介不要
日本腎臓学会誌vol.61 No.2 2019 p83 表1より引用
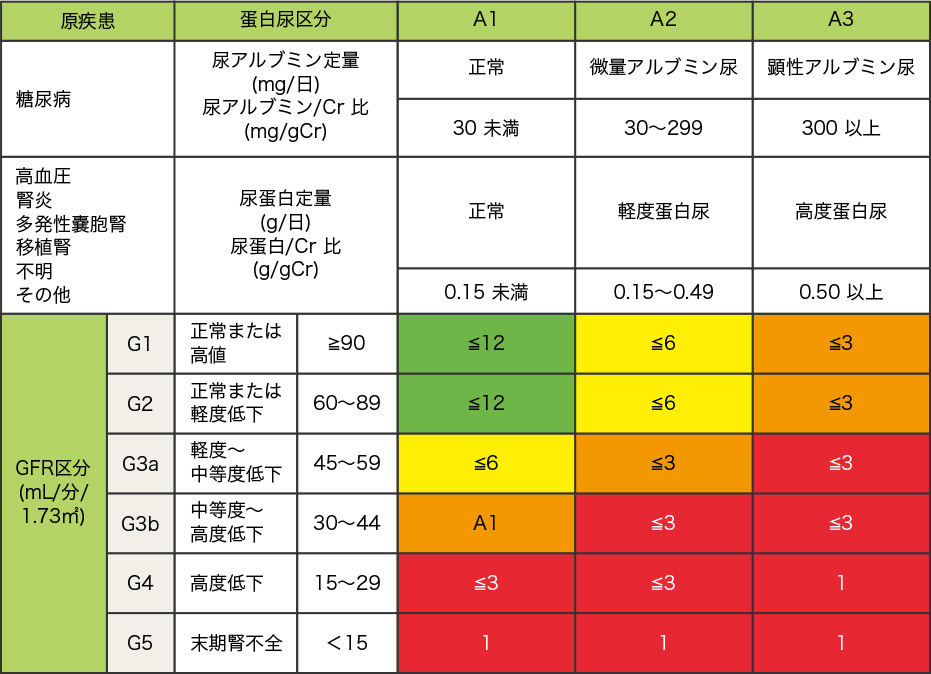
エビデンスに基づいたCKD診療ガイドライン2012 p45 表18より引用
紹介の目安はガイドラインに沿って頂いても構いません。
簡潔に以下の状況で紹介頂いて構いません。
・尿蛋白(1+)以上が3ヶ月以上持続する場合
・eGFRが50以下の場合
(70歳未満ならeGFR<50、70歳以上ならeGFR<40を一つの目安としてください。)
・3ヶ月以内に30%以上のeGFR低下する場合
・いずれでもないが患者さんの腎臓機能の事で気になる場合
以下の紹介状を使用して記載いただくと診療がスムーズに行えます。
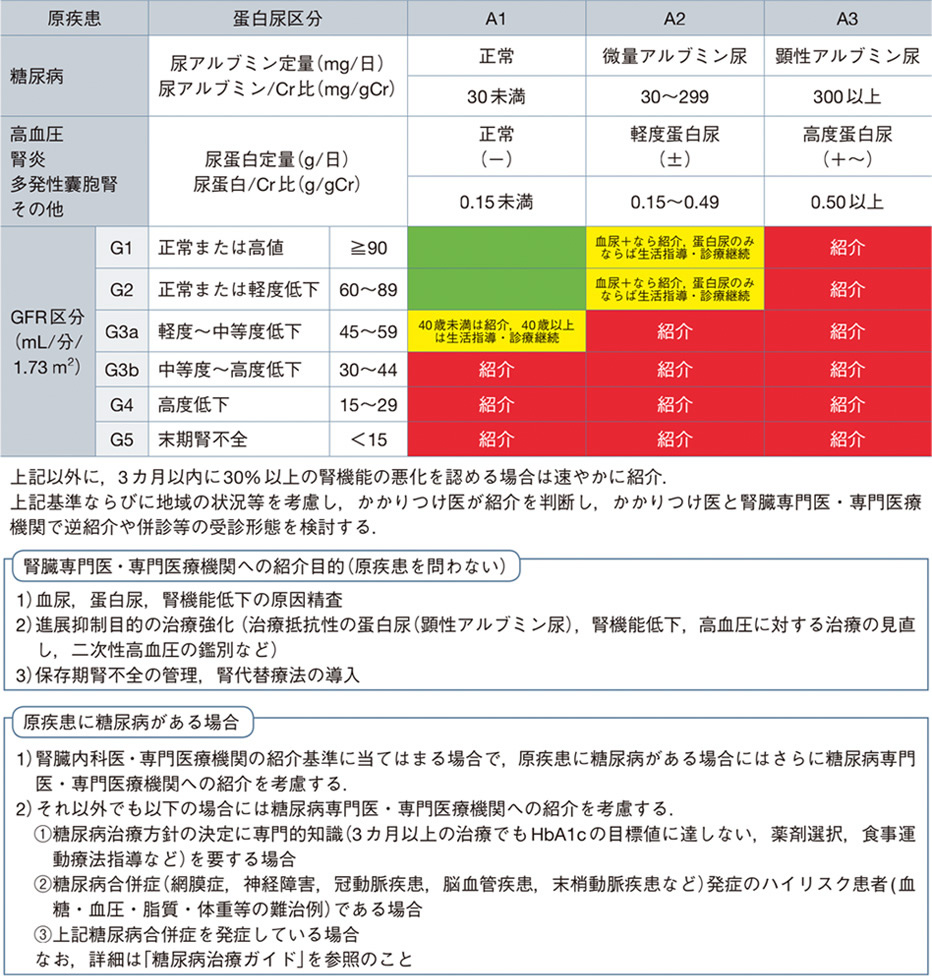
エビデンスに基づいたCKD診療ガイドライン2018 p4 表3より引用
糖尿病専門医から腎臓専門医への紹介基準
1)主に腎臓専門医による腎疾患の鑑別を目的とした紹介基準
(紹介後は診断結果に応じて併診あるいは糖尿病専門医での糖尿病治療の継続)
①糖尿病網膜症を伴わない0.5g/gCr以上の尿蛋白
②集学的治療後も遷延する0.5g/gCr以上の尿蛋白
③円柱もしくは糸球体型赤血球を伴う顕微鏡的血尿かつ0.5g/gCr以上の尿蛋白
④顕性蛋白尿を伴わない腎機能低下(年齢別)
⑤3ヶ月以内にeGFRが30%以上低下する急速な腎機能低下(注釈1,2)
2)主に腎臓専門医による継続管理を目的とした紹介基準
(紹介後は腎臓専門医での継続管理あるいは糖尿病専門医との併診加療)
①保存期腎不全(eGFR 30ml/min/1.73m2未満)
②ネフローゼ症候群(血清アルブミン値3.0g/dL以下かつ尿蛋白3.5g/gCr以上)
③eGFR 10ml/min/1.73m2/年以上の腎機能低下
④薬物療法が必要な電解質異常
(高カリウム血症,高リン血症,低カルシウム血症)や代謝性アシドーシス
⑤薬物療法が必要な腎性貧血あるいはESA低反応性貧血
(複数回の検査でHb値11g/dL未満)
⑥治療抵抗性の体液貯留(心不全/浮腫)や高血圧
上記基準を参考に地域や施設の医療状況を考慮した上で腎臓専門医への紹介ならびに紹介後の管理体制を判断する.
注釈1:薬剤(ビタミンD製剤・NSADs・抗癌剤など)・脱水・急速進行性糸球体腎炎・血液疾患・膠原病・悪性腫瘍・感染症に伴う腎障害等の鑑別目的.
注釈2:急性腎障害(AKI)の診断基準として’’48時間以内に0.3mg/dL以上のCr上昇あるいは7日間でベースラインより1.5倍以上のCr上昇’’を満たす場合も紹介.
<上記の基準を参考に施設や地域の医療状況や社会的リソースやサポート体制などの患者背景を考慮し腎臓専門医への紹介を柔軟に判断する.>
「かかりつけ医から専門医・専門医療機関への紹介基準について」
日本腎臓学会作成 日本医師会監修 2018/2/27より改変
腎臓専門医から糖尿病専門医への紹介基準
1)糖尿病治療の大幅な変更等が望まれる場合の紹介基準
(紹介後は診断結果に応じて併診あるいは腎臓専門医での腎臓病治療の継続)
①血糖コントロール不良が一定期間持続する場合※1
②糖尿病治療の見直しを要する場合※2
③糖尿病急性増悪の場合 もしくは急性合併症※3
④周術期あるいは手術にそなえて血糖コントロールを必要とする場合
⑤糖尿病の患者教育が改めて必要になった場合※4
※1 通常はHbA1c8.0%以上,高齢者についてはHbA1c8.5%以上が3ヶ月以上持続することを目安とする.
※2 腎機能低下に伴う薬剤効果増強に起因する低血糖を防止する場合(SU薬やインスリン療法の用量調整).メトホルミン製剤の使用を見直す場合など.
※3 ステロイド使用や膵疾患(膵癌・膵摘出後),感染症に伴い血糖値の急激な悪化を認めた場合,あるいは糖尿病ケトアシドーシス,高血糖高浸透圧症候群,乳酸アシドーシスなどの急性代謝失調状態.
※4 糖尿病の基本的な疾患概念や他の糖尿病合併症(網膜症・神経障害・大血管障害)に対する患者教育が改めて必要になった場合など.
2)糖尿病専門医による糖尿病の継続管理が望ましいと考えらえる場合の紹介基準
(紹介後は両専門医による継続な併診加療を含めて検討)
①内因性インスリン分泌が高度に枯渇している可能性がある場合※5
※5 1型糖尿病,低血糖を頻回に繰り返す症例,ブリットル糖尿病(血糖変動が顕著),膵切除後症例,末期腎不全においても空腹時血中Cペプチド≦0.5ng/mlの症例など.
<上記の基準を参考に施設や地域の医療状況や社会的リソースやサポート体制などの患者背景を考慮し糖尿病専門医への紹介を柔軟に判断する.>
「かかりつけ医から専門医・専門医療機関への紹介基準について」
日本糖尿病学会作成 日本医師会監修 2018/2/27より改変






 愛知県豊田市神田町1丁目8-9
愛知県豊田市神田町1丁目8-9
 愛知県豊田市東保見町池下30-1
愛知県豊田市東保見町池下30-1
 愛知県豊田市岩滝町高入48-1
愛知県豊田市岩滝町高入48-1

